Введение
Медицина на протяжении существования человечества развивалась эмпирическим путём, что по – большому счёту происходит и сегодня. А соответственно, любое знание об устройстве и работе человеческого организма весьма поверхностно, до конца не познано. Чтобы как то объяснить и увязать в целое разрозненные (статистически достоверные) факты и явления, люди придумывают различные теории и модели. По мере накопления новых фактов меняются и теории с моделями, т. к. старые не могут объяснить новые найденные явления. К сожалению, таков удел эмпирического метода познания.
Лишь при переходе на логический метод познания открываются истинные закономерности в устройстве природы и взаимосвязи проявлений в ней. Логически связанные знания позволяют объяснить ранее необъяснимые явления, достоверно спрогнозировать будущее развитие. Яркой демонстрацией этого перехода является таблица Менделеева.
И так, что на сегодня известно в электрофизиологии сердца? Элек- трофизиологические структуры сердца включают в себя: синусовый узел (расположенный в верхней части правого предсердия межу устьями полых вен); атриовентрикулярный узел (расположенный в нижней части правого предсердия ближе к его задней стенке, в области соединения обоих пред- сердно-желудочковых фиброзных колец); проводящие волокна соединяю- щие оба эти узла, проводящие волокна отходящие от синусового узла в левое предсердие, и проводящие волокна отходящие от атриовентрикулярного узла в толщу миокарда желудочков (волокна Пуркинье).
Современные представления
Считается, что синусовый узел является основным задающим генера- тором электрических импульсов (потенциала действия), которые заставляют сокращаться кардиомиоциты (составной элемент миокарда). Поэтому синусовый узел назвали водителем ритма первого порядка. Водителями ритма второго и третьего порядка являются атриовентрикулярный узел и волокна Пуркинье. Особенностями этого разделения является частота генерации электрических импульсов (потенциала действия). У синусового узла 60-80 импульсов в минуту, у атриовентрикулярного узла 30-40 импульсов в мину- ту, у волокон Пуркинье 15-20 импульсов в минуту. В нормальных условиях генерация исходит только из синусового узла, водители ритма второго и третьего порядка бездействуют. При патологических ситуациях, когда си- нусовый узел не может выдать и провести электрический импульс до кар- диомиоцитов миокарда, включается водитель ритма второго порядка (атри- овентрикулярный узел). А при нарушениях и в атриовентрикулярном узле включаются в работу волокна Пуркинье.
Всё это достаточно подробно изложено в руководстве по электрокар- диографии под редакцией Орлова В.Н. [6].
В электрофизиологии работы сердца накопился ряд достоверно под- тверждённых, но необъяснённых явлений. К значимым явлениям договори- лись применять какие–то более правдоподобные объяснения, а мелкие, ред- кие проявления (не значимые для диагностики) просто игнорировать, до лучших времён. Для быстрой, скрининг диагностики, чем по – большому счёту и является ЭКГ, этого достаточно. Для детальной дифференциации создали новые методы исследования (коронарография).
Сегодняшняя ЭКГ диагностика представляет из себя определённый набор изменений нормальной ЭКГ в различных отведениях. Для каждой патологии (локализации патологии) этот набор изменений (паттерн) свой. И все эти паттерны при рас- шифровке ЭКГ нужно постоянно помнить, чтобы не пропустить развитие патологии в работе сердца. Не каждый человеческий мозг обладает способ- ностью помнить большой объём логически несвязанной информации. В этом большой минус в процессе расшифровки ЭКГ.
За десятилетия практической работы врачом достаточно часто встава- ли вопросы:
- А какой предел частоты сердечных сокращений изначально зало- жен в человеческом организме природой?
- За счёт какого механизма частота водителей ритма первого и второ- го порядка отличается ровно в два раза и зачем это предусмотрела природа?
АНАЛИЗ ИЗВЕСТНЫХ, НО НЕОБЪЯСНЁННЫХ ЯВЛЕНИЙ
1. Спонтанная деполяризация
«Синусовый узел в результате «спонтанной деполяризации» задаёт импульс возбуждения. Эти импульсы не отражаются на обычной ЭКГ.» [6].
Понятие о «спонтанной электрической деполяризации» не вполне кор- ректно, поскольку, по определению: спонтанные процессы являются слу- чайными во времени, то есть они аритмичны. Однако импульсы возбужде- ния (потенциал действия) синусового узла ритмичны.
Другой вопрос, возникающий в этой картине представлений - почему импульс возбуждения синусового узла не отражается на обычной ЭКГ?
2. Задержка в атриовентрикулярном узле
«На уровне атриовентрикулярного узла электрический потенциал действия значительно задерживается. Это создаёт возможность для сокра- щения предсердий до того, как начнётся возбуждение желудочков.» [6].
Возникает вопрос, а в чём особенность проводящей ткани атриовентрику- лярного узла, которая способна с точностью до долей секунды отслеживать и задерживать проведение импульса, причём в широком диапазоне частот от 40 до 200 импульсов в минуту?
3. Разница частот ритма
Центры возбуждения второго и третьего порядка проявляют свою автоматическую активность только в патологических условиях. При этом частота электрических импульсов потенциала действия из атриовентрику- лярного узла в два раза меньше частоты из синусового узла (40 импульсов в минуту относительно 80 импульсов в минуту) [6]. Не ясна физическая при- рода этих возбуждений, пусть даже «спонтанных». И почему их ритм ровно в два раза меньше ритма синусового узла?
Эти и ряд других вопросов заставляют задуматься о адекватности этих представлений и соответствия действительной картине электрофизиологии сердца. Добавим к этим необъяснимым утверждениям ещё несколько из других источников.
4. Эмбриональное развитие
Достоверно известно, что в процессе развития эмбриона человека на 22-ой день развития появляются единичные сокращения кардиомиоцитов и уже через несколько дней после этого синхронизированные. И лишь на вто- ром месяце эмбрионального развития начинает формироваться проводящая система сердца [4]. На основании этого напрашиваются выводы:
Основная функция кардиомиоцита в процессе своей жизни - это не- прерывные, автоматические, автономные циклические сокращения. Элек- трический потенциал действия от начавшегося сокращаться кардиомиоцита передаётся соседним кардиомиоцитам посредством межклеточных контак- тов. В результате возникает синхронизированное волнообразное сокраще- ние кардиомиоцитов.
Известная на сегодняшний день проводящая система сердца не являет- ся необходимым и достаточным элементом для синхронизации сокраще- ния кардиомиоцитов. Такая система появляется много позже возникнове- ния синхронных сокращений.
Если кардиомиоцит перестаёт циклично работать (сокращение – рас- слабление) он деградирует, разрушается и замещается соединительной тка- нью.
5. Время проведения сигнала
На ЭКГ интервал PQ в норме 0,12-0,2 сек.
Скорость прохождения потенциала действия по проводящей системе сердца 0,8-1 м в сек. Размер предсердия 5-6 см. Соответственно потенциал действия по предсердиям проходит не менее 5-6 см.
Значит, сигнал от синусового узла до желудочков по проводящей си- стеме сердца должен доходить за 0,05-0,06 сек.. Это в 2-3 раза быстрее, чем в норме фиксируется ЭКГ.
Вывод:
Сигнал возбуждения на желудочки приходит не по проводя- щей системе сердца. Существует сомнение в существовании анатомически обособленных межузловых путей в предсердиях [2].
6. Феномен медленного возбуждения
На дополнительно усиленной ЭКГ присутствует феномен медлен- ного возбуждения, предшествующий каждому комплексу QRS, и медленная деполяризация, возникающая вслед за волной U и постепенно нарастающая к очередному зубцу Р [2]. Как это объяснить?
Рабочие кардиомиоциты образуют свои цепочки. Именно они, укора- чиваясь, обеспечивают сокращение всей сердечной мышцы. Рабочие кар- диомиоциты способны передавать управляющие сигналы друг другу. Си- нусные кардиомиоциты изменяют ритм цикла сокращение-расслабление под воздействием внешнего сигнала управления от приходящих нервных волокон, а также в результате изменения концентрации активных биохими- ческих веществ в окружающей их среде. Синусные кардиомиоциты переда- ют управляющие сигналы переходным кардиомиоцитам, а последние про- водящим [5]. Аналогичная картина происходит в области атриовентрику- лярного узла.
Вывод:
Процесс передачи управляющего сигнала от синусных кардиомиоцитов переходным кардиомиоцитам а далее проводящим кар- диомиоцитам и отражается в феномене медленного возбуждения перед комплексом QRS и зубцом P.
7. Функциональная система по Анохину П.К.
Согласно теории автоколебаний, для поддержания определённых параметров автоколебаний в системе, обязательно присутствует положи- тельная обратная связь. Причём, при увеличении глубины положительной обратной связи нарастает частота, амплитуда колебаний до предела, зало- женного в параметрах системы. При отрицательной обратной связи, спон- танно возникшие колебательные явления в системе затухают. А где функ- циональная система в работе сердца (по Анохину П.К.), какие структуры осуществляют обратную связь?
Функциональная система по Анохину П.К. упрощённо состоит из: афферентного синтеза, принимающего параметры совершённого действия или изменения параметров внешнего воздействия; узла анализа, коррекции и принятия решения; эфферентного синтеза – команды на действия в опре- делённых параметрах и обратной афферентации, связывающей результат действия с афферентным синтезом. Понятие обратной афферентации, вве- дённое Анохиным П. К., равнозначно понятию обратная связь, введённое Норбертом Винером для кибернетических систем.
Предположим, что из- вестная проводящая система сердца - это не эфферентная (командная), а афферентная (чувствительная) связь в функциональной системе сердца. С определённых участков предсердий и желудочков удалённых от узловых точек (синусовый узел, атриовентрикулярный узел) на некоторое расстоя- ние, начинаются афферентные проводящие пути. Это расстояние позволяет контролировать начало последующей волны синхронизированных сокраще- ний кардиомиоцитов, оставляя время на восстановление кардиомиоцитов (рефрактерный период).
Вывод:
Задачи эфферентной связи выполняют межкле- точные контакты кардиомиоцитов.
8. Изолированные аритмии
Почему возникает изолированная мерцательная аритмия в левом или правом предсердии [2], а также чем объясняется изолированный выход желудочков после кардиоплегии при операциях на открытом сердце [4]?
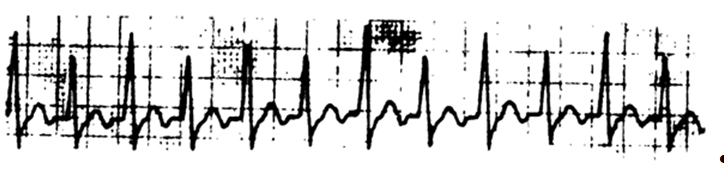
Рис.1. Электрокардиограмма, показывающая чередование амплитуд комплекса QRS при суправентрикулярной тахикардии. [7,1].
Согласно открытию Ю.Л.Шевченко (№531 от 10 февраля 2023 года [4]) кардиомиоциты работают по очереди. Это хорошо просматривается в явлении альтернанса комплекса QRS на больших скоростях сердечных со- кращений. Подобное явление обнаруживается в электрокардиограммах. При этом возникает чередование комплексов QRS разной амплитуды (рис.1) [1]. По всей видимости, группы кардиомиоцитов пространственно располагаются в виде сетки «накладываясь» одна группа на другую или послойно. Каждая группа представляет собой отдельную функциональную система Ано- хина П.К.. Единая функциональная система сердца состоит из отдельных функциональных систем предсердий и желудочков.
Из выше изложенного следует:
Функцию задающего (доминирующего) ритма потенциала действия выполняют синусовые кардиомиоциты. Они воспринимают сигнал обрат- ной связи от проводящей системы сердца, а так же сигнал от симпатиче- ской и парасимпатической нервной системы. И передают скорректирован- ный по частоте электрический потенциал действия переходным кардио- миоцитам. Далее потенциал действия передаётся рабочим кардиомиоци- там. Создаётся синхронизированная волна сокращения кардиомиоцитов, распространяющаяся до AV узла. В AV узле потенциал действия от обоих предсердий суммируется до определённой пусковой величины и далее в виде синхронизированной волны сокращения кардиомиоцитов по желудочкам распространяется до верхушки сердца. Известная на сегодня проводящая система сердца выполняет функцию обратной связи.
Структурно кардиомиоциты разбиты на группы. Разделение идёт как отдельно по предсердиям и желудочкам, так и по всему объёму мио- карда.
Любые новые теоретические выводы необходимо подтверждать в экс- перименте или находить их проявления в природе. В подтверждение, выше описанного механизма взаимодействия кардиомиоцитов, несколько усечён- ный эксперимент провёл и описал Шевченко Ю.Л. в своей работе [4]. Три, установленных на открытом сердце электрода, фиксируют прохождение волны синхронизированного сокращения кардиомиоцитов в миокарде. Применение большего количества электродов позволило бы отследить направление и скорость распространения синхронизированной волны со- кращения кардиомиоцитов.
Для дальнейшего детального изучения электро- физиологии сердца можно и нужно создать ЭКГ аппарат нового поколения. Для этого использовать около 15–20 дополнительно усиленных грудных от- ведений (картирование) и применить 3D анимацию для визуализации элек- трической деятельности сердца. Сегодняшний уровень микроэлектроники это позволяет.
ПРАКТИЧЕСКОЕ ПРИМЕНЕНИЕ НОВОГО ПОДХОДА В АНАЛИЗЕ ФИЗИОЛОГИИ РАБОТЫ СЕРДЦА
Применим новое понимание физиологии работы сердца к реальности, т.е. практическим вопросам.
Рассмотрим ситуацию. В предсердии случился микроинфаркт, и ка- кой-то участок миокарда стал нерабочим (не сокращается). Для распростра- нения синхронизированной волны сокращения кардиомиоцитов появилось локальное препятствие. Произойдёт локальная задержка распространения. А на конечном участке движения синхронизированной волны сокращения кардиомиоцитов (атриовентрикулярном узле) нарушится суммирование по- тенциала действия по амплитуде и фазе. На ЭКГ это проявится в виде предсердной блокады. Степень выраженности блокады зависит от площади поражения (геометрии) и локализации по отношению к узловым точкам.
Далее, в процессе развития этой патологии, вокруг препятствия в виде мик- рорубца может появляться круговая волна сокращения кардиомиоцитов. (Рис.2). Это показал Льюис около 100 лет назад [1,7,8,9]. Формируется вто- ричный (конкурирующий) генератор потенциала действия, первое время не- стабильный, периодический. На ЭКГ появляются экстрасистолы. При даль- нейшем развитии патологического процесса, единичные или групповые синхронизированные волны сокращения кардиомиоцитов вокруг препят- ствия, переходят в стабильные, ритмичные синхронизированные волны со- кращения кардиомиоцитов. Появляется вторичный источник ритма со своей частотой. Что приводит к конкуренции с основным (синусовым ритмом) и в итоге к срыву синусового ритма и появлению предсердной тахикардии, а далее мерцательной аритмии. Такая же ситуация может возникать вокруг отверстий крупных вен.
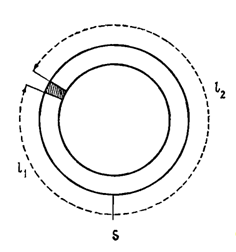
Рис.2. Схематическая диаграмма распространения волны в кольце ткани. Рефрактерный период равен θ в незаштрихованной области и θ’ в за- штрихованной области, причем θ’>θ. Если ткань стимулируется дважды в точке S с интервалом между стимулами tS, причем 0<tS<θ’ и tS>l1/v+θ’-l2/2, то генерируется волна возбуждения, циркулирующая в направлении против часовой стрелки [1].
Мы рассмотрели развитие патологической картины в предсердиях. В желудочках порядок вещей такой же. Разница лишь в том, что срыв ритма в желудочках создаёт для живого организма нежизнеспособную ситуацию, потому что утрачивается насосная функция сердца.
Полная блокада AV узла
Отдельно рассмотрим явление полной блокады AV узла. При этом блокируется водитель ритма второй группы кардиомиоцитов по всем желу- дочкам (открытие Шевченко Ю.Л. [4]), а работает (синхронно сокращается) только одна группа кардиомиоцитов. Вот и появляется соотношение ритмов предсердий к желудочкам как 2:1. Вторая группа кардиомиоцитов в отсут- ствии источника задающего ритм, начинает сокращаться хаотично. На обычной ЭКГ ритмично сокращающаяся группа задавит проявления хао- тично сокращающейся второй группы. В целом такая ситуация не может продолжаться длительное время, потому что резко снижается насосная функция сердца и происходит гибель организма.
Логические размышления о дефибриляции
И ещё, логические размышления о дефибриляции. При проведении дефибрилирующего разряда в области сердца, происходит одновременное сокращение всех кардиомиоцитов. При этом восстановление ритмичной работы сердца возможно, если разряд попал в начальную фазу сокращения большей части кардиомиоцитов желудочков.
Логичнее, проводить 2-3 разряда с частотой нормального, физиологичного ритма сокращения кардиомиоцитов (10-15 в минуту). При такой методике вероятность восстановления ритма выше, так как даётся физиологический промежуток времени на биохимическое восстановление и готовность кардиомиоцитов к сокращению. А 2-3 разряда навязывают нужный ритм. И не надо повышать мощность разряда. Это ничего не меняет, только повреждает кардиомиоциты. Есть определённый оптимум мощности, в зависимости от мышечной массы больного.

